कुरा यही फागुन १९ गतेको हो। राति साढे ११ बजेको थियो। बैतडीको पञ्चेश्वर गाउँपालिकाकी अनिता धानुकलाई उनका भतिजाले डडेल्धुरा अस्पताल पुर्याए।
उनलाई सुत्केरी व्यथाले च्यापेको थियो तर बच्चा जन्मिन सकेको थिएन। जिल्ला अस्पताल बैतडीबाट रिफर भएर ल्याइएकी धानुक प्रसव पीडाले अर्धचेत अवस्थामा थिइन्। तीस वर्ष उमेरकी धानुक पाँचौं सन्तान जन्माउन प्रसव पीडामा थिइन्।
गम्भीर अवस्थाकी गर्भवती आएपछि आकस्मिक कक्षका स्वास्थ्यकर्मीका सामु ठूलो चुनौती आइलाग्यो। प्रसूति कक्षमा जाँच सुरू भयो। लगातार रगत बगिरहेको थियो, रक्तचाप धेरै घटेको थियो। परीक्षणले गर्भमै बच्चाको मृत्यु भइसकेको थाहा भयो।
महिलाको अवस्था निकै गम्भीर ठहर भएपछि एक जना नर्सले स्त्रीरोग तथा प्रसूति विशेषज्ञ डा. सुरेन्द्र भट्टलाई फोन गरिन्।
डा. भट्ट तुरून्तै आए। निकै प्रयत्नपछि चिकित्सक टोली मृत बच्चा निकाल्न सफल भयो तर रक्तस्राव रोकिएन। रक्तस्राव रोक्ने कुनै पनि प्रयास सफल भएन।
रातको साढे एक बज्यो। डा. भट्टले आइसियू वार्डका डाक्टर सुनील पन्तलाई बोलाए। डा. पन्त छिनभरमै अस्पताल पुगे।
उनले भने, ‘तुरून्तै आइसियूमा राखेर ब्लड प्रेसर (रक्तचाप) सामान्य बनाउने औषधि चलायौं, रगत बग्न रोकिएको थिएन।’
धानुकको अवस्था झन् गम्भीर भयो। उनलाई बचाउन तुरून्तै रगत चढाउनु पर्ने भयो। उनको रक्त समूह ‘बि पोजिटिभ’ रहेछ। साथमा एक जनामात्रै आफन्त आएका थिए। सुत्केरी धानुकका श्रीमान कामका लागि भारतमा थिए।
अस्पतालका कर्मचारीले रगतका लागि रेडक्रसमा फोन गरे तर बि पोजिटिभ रगत पाइएन। महिलाको ज्यान जाने खतरा बढ्दै गयो।
डा. पन्तका अनुसार चिकित्सक टोली ती सुत्केरी महिलाको ज्यान बचाउन पाठेघर निकाल्नु एकमात्र विकल्प हुने निष्कर्षमा पुग्यो। पाठेघर निकाल्ने शल्यक्रियाका लागि पनि रगत चाहिने नै भो।
अस्पतालमा काम गर्ने स्वास्थ्यकर्मीहरूको रक्त समूह धानुकसँग मिल्ने थाहा भयो। राति नै डाक्टर पवन सापकोटा, डाक्टर निमेसलगायत चार जना रक्तदानका लागि रेडक्रस कार्यालय गए। रगत त भयो तर धानुकमा हेमोग्लोबिनको मात्रा एकदमै कम देखापर्यो। शल्यक्रिया कक्षमा पुर्याउँदा हेमोग्लोबिन जोखिमपूर्ण रूपले कम थियो।
थप चिकित्सकहरू जम्मा भए। सुत्केरीको पाठेघर निकालियो र शरीरमा रगत चढाउन थालियो। यतिञ्जेलमा सुत्केरी आफैं पर्याप्त सास फेर्न नसक्ने अवस्थामा थिइन्।
डा. पन्तले भने, ‘उनले आफैं सास फेर्न सक्ने अवस्था थिएन, भेन्टिलेटरमा राख्यौं, औषधि चलायौं र रगत चढाउँदै गयौं।’
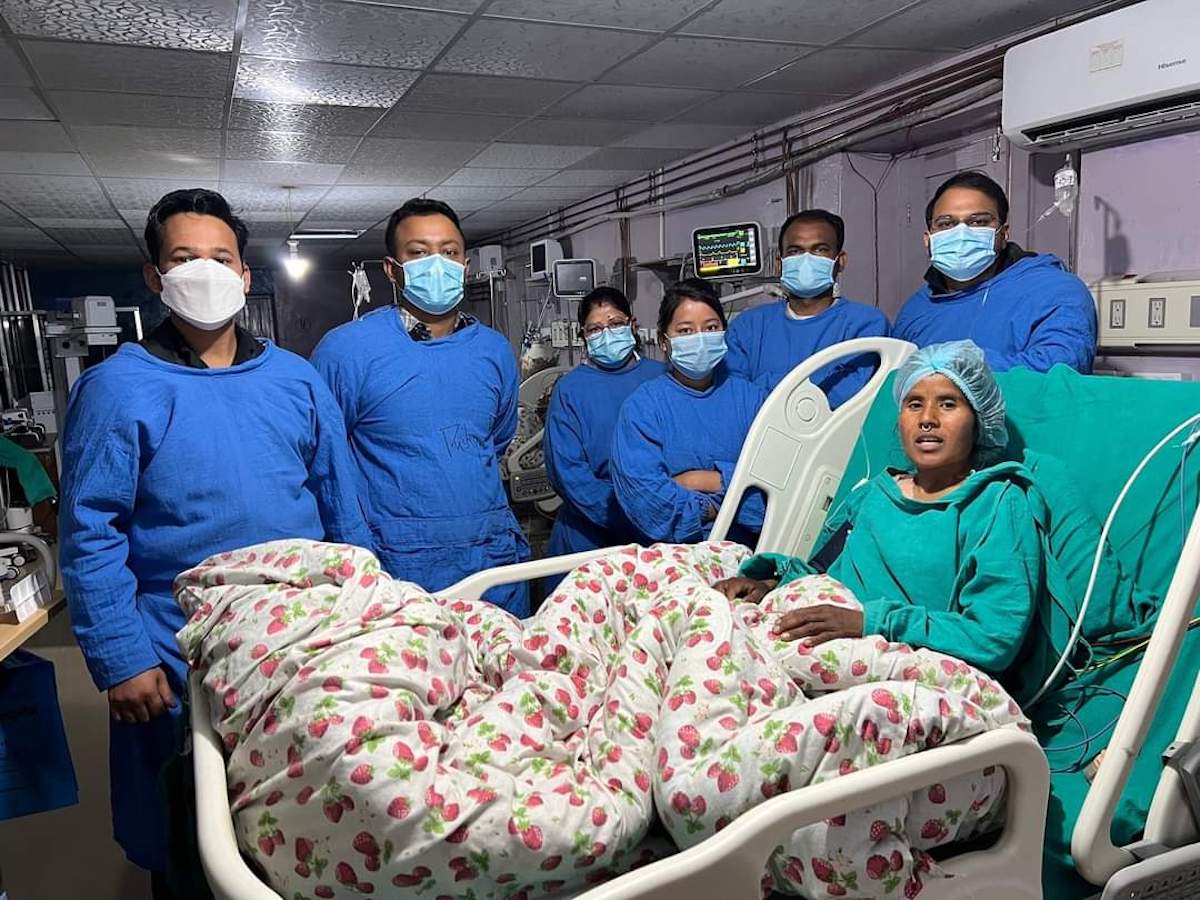 उपचारपछि स्वास्थ्यकर्मीहरूको समूहसँग फोटो खिचाउँदै अनिता धानुक। तस्बिर सौजन्य: डाक्टर सुनिल पन्त
उपचारपछि स्वास्थ्यकर्मीहरूको समूहसँग फोटो खिचाउँदै अनिता धानुक। तस्बिर सौजन्य: डाक्टर सुनिल पन्त
भोलिपल्ट धानुकको शरीरको तापक्रम र रगतको पिएच स्तर घट्न थाल्यो। बिरामीमा यस्तो हुनु नराम्रो संकेत हो।
डा. पन्तले कोठामा हिटर चलाए, बिरामीलाई सिरक ओढाए। परिस्थिति झन् जटिल भयो, बिरामीको मुटुले काम गर्नै छोड्यो। यसपछि सिपिआर (छाती थिचेर मुटु चलाउने प्रयास) अन्तिम विकल्प थियो। मेडिकल टोली यही प्रक्रियामा गयो।
‘हामीले पाँच चक्कर सिपिआर गर्यौं, त्यसपछि बिस्तारै मुटुको चाल आयो,’ डाक्टर पन्तले भने, ‘सामान्यतया यस्तो अवस्थामा मुटुको चाल फर्किने त हजारमा एकलाई हुन्छ ।’
धानुक हजारमा एक भइन्। मेडिकल टोलीमा खुसीयाली छायो। उनी तीन दिनसम्म भेन्टिलेटरमै रहिन्। चिकित्सकले आकस्मिक औषधिहरू चलाइरहे।
भेन्टिलेटरबाट निकालेर आइसियूमा राखियो र निरन्तर अक्सिजन दिइयो। उनमा बिस्तारै सुधार हुँदै आयो, पूर्ण होसमा आइन्। नवौं दिनमा साधारण वार्डमा सारियो। एघारौं दिनमा उनी अस्पतालबाट डिस्चार्ज भइन्।
डा. पन्त भन्छन्, ‘एउटा ज्यान बच्यो, मेरो करियरका लागि यो महत्वपूर्ण सिकाइ हो।’
डाक्टर पन्त डडेल्धुरा अस्पतालमा आएको सात महिना भयो। उनी एमबिबिएस पढाइ सकेर सरकारी अस्पतालमा अनिवार्य सेवा गर्नुपर्ने प्रावधान अन्तर्गत यहाँ आएका हुन्।
धानुकको उपचारका लागि एनेस्थेसियामा डा. रोशन शाह र नर्सहरूको सहयोग गरे।
डा. पन्त भन्छन्, ‘ठूला अस्पतालको तुलनामा डडेल्धुरामा सीमित सुविधा छ, यस्तोमा पनि गम्भीर बिरामीलाई बचाउन सकेकोमा गर्व लागेको छ।’
गर्भमै शिशुको मृत्यु कसरी भयो भन्नेबारे चिकित्सकहरू अनभिज्ञ छन्।
डाक्टर पन्तका अनुसार बच्चा पेटभित्रै मर्ने विभिन्न कारण हुन्छन्। गह्रौं भारी बोक्नु, कुनै कारणले चोटपटक लाग्नु, पाठेघरसम्बन्धी रोग हुनु वा अन्य शारीरिक कारणले पनि बच्चा गर्भमै मृत हुन सक्छ।
‘उनलाई त अस्पताल नपुगी बाटैमा मर्छु कि जस्तो लागेको थियो रे,’ डा. पन्तले भने, ‘निको भएर मुस्कुराउँदै घर गइन्।’
डिस्चार्ज हुने दिन उनका श्रीमान पनि भारतबाट आइपुगे।
डा. पन्तका अनुसार ती पुरूष आफ्नी श्रीमतीको गम्भीर अवस्था थाहा पाएर रोए। जाने बेला सबैलाई धन्यवाद दिए। अस्पतालले ती महिलाको आइसियूको खर्च छुट गरिदियो। केही औषधि पनि निःशुल्क दियो।

